Dossiers / Brochures du service d'hématologie et de Cancérologie
Dossiers / Brochures du service Mammographie - Sénologie


Madame Yola Bellion est assistante sociale au CHL. Elle est la responsable du service social.
Elle s'occupe plus spécifiquement des services de :

La Clinique du Sein et son « Groupe sein » font partie du KRIIBSZENTRUM du Centre Hospitalier du Luxembourg.
Avec plus de 400 nouveaux cas diagnostiqués par an à Luxembourg, le cancer du sein demeure de loin le plus fréquent des cancers féminins.
Dès 2003, une filière de prise en charge de cancer du sein (connue au CHL sous le nom de « Groupe Sein ») s’est élaborée de manière multidisciplinaire, regroupant gynécologues, radio sénologues, chirurgiens plasticiens, cancérologues, psychologues et infirmières spécialisées; l’équipe s’est entourée depuis de nouvelles compétences médico-soignantes spécialisées en pathologie mammaire. De cette manière, une prise en charge holistique et complète des patientes peut être assurée dès le diagnostic de cancer.

La mammographie est une radiographie du sein permettant l’analyse du tissu mammaire par le radiologue. Cet examen est réalisé habituellement tous les deux ans à partir de 40 ans permet un diagnostic précoce avant l’apparition de symptômes de la maladie. La mammographie vous est proposée par votre médecin traitant ou dans le cadre du programme de mammographie de dépistage organisé par le Ministère de la Santé organisé à Luxembourg depuis 1992. Les radiologues du CHL ont été les pionniers dans le dépistage radiologique du pays.
L’autopalpation et l’examen visuel des seins sont des examens complémentaires à la mammographie et à la consultation chez votre gynécologue. Ces deux examens doivent être pratiqués de manière régulière afin de dépister des anomalies précoces.
Ces gestes sont simples à réaliser, ils ne prennent que quelques minutes mais peuvent sauver une vie.
Pourquoi ?
Il est important de se familiariser avec sa poitrine afin de pouvoir détecter tout changement au niveau des seins. Apprenez à connaitre l’aspect normal de vos seins afin de rester attentive à toute modification anormale (rougeur, écoulement, modification du mamelon…).
L’examen visuel des seins permet de rechercher une :
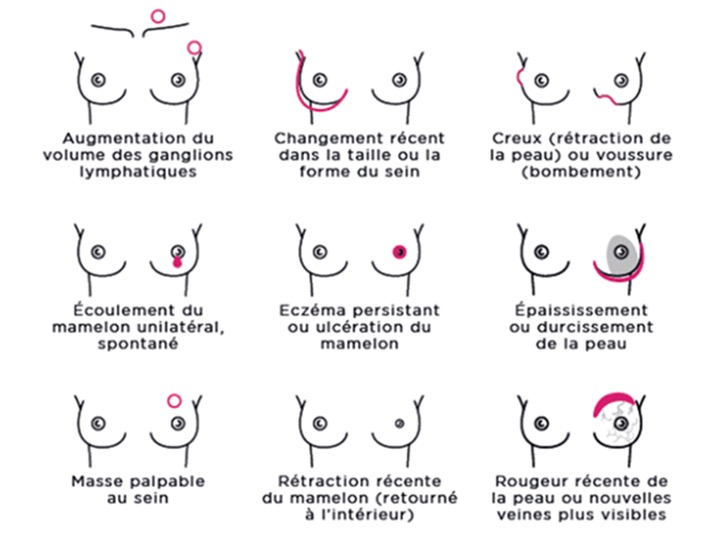
En pratique, placez-vous devant votre miroir et prenez le temps d’examiner vos seins dans plusieurs postures.
Pourquoi ?
Plus une tumeur est détectée tôt, plus les chances de guérison d’un cancer du sein sont élevées, c’est pourquoi l’autopalpation des seins peut aider à un dépistage précoce.
Le cancer n’a pas d’âge, il est donc important de réaliser cet examen à partir de 20 ans, tous les mois et de préférence quelques jours après les règles lorsque le tissu mammaire est plus souple.
Si vous n’êtes pas réglée ou ménopausée, choisissez un jour fixe de la semaine, le samedi par exemple ou le 1er jour du mois.
L’autopalpation des seins permet :
En pratique après l’examen visuel, procéder à la palpation : autopalpation debout, couchée, pression des mamelons.
Effectuez une palpation :
- de bas en haut et de haut en bas
- circulaire (en cercle) autour du mamelon, de l’intérieur vers l’extérieur
- radiaire en partant du mamelon et en allant vers l’extérieur du sein
En cas de changement éventuel du sein ou de découverte d’une anomalie, il est recommandé consulter son gynécologue ou son médecin généraliste pour une visite de contrôle.
Lorsqu’une image suspecte est découverte, un bilan complémentaire radiologique spécifique et un prélèvement du tissu suspect est réalisé en accord avec le médecin gynécologue et/ou le médecin traitant de la patiente par un radiologue expérimenté :
Une fois le diagnostic de cancer du sein confirmé, différents tests sont réalisés sur les cellules tumorales afin d’en définir le profil d’agressivité (les récepteurs aux hormones, certains signes de prolifération,) et d’établir l’extension de la tumeur, tant dans le sein que dans les ganglions sous les bras ou sous forme de métastases à distance ; on parle dans ce cas de bilan de généralisation, en ayant recours à différents examens :
Le diagnostic de cancer étant posé, le choix du traitement est déterminant.
Le cas de chaque patiente est discuté en Réunion de Concertation Pluridisciplinaire (RCP) pour définir les stratégies thérapeutiques sans délai et la meilleure séquence de prise en charge : faut-il encore faire certains examens ? Peut-on envisager d’emblée une opération et si oui, laquelle ? Faut-il au contraire commencer par un traitement avant l’opération ? (Type de chimiothérapie d’induction ?), etc…).
Chaque RCP du groupe sein réunit oncologues, radiologues, gynécologues, radiothérapeutes, chirurgiens, psychologues, breast care nurses, anatomopathologistes et tout autre praticien concerné par la pathologie cancéreuse traitée, permettant de multiplier les expertises croisées pour cibler la stratégie la plus adaptée.
Les RCP se tiennent généralement 1 fois par semaine. Cette périodicité est très importante car elle permet de ne pas retarder la mise en place du traitement. Cette stratégie peut d’ailleurs ouvrir également la possibilité d'accéder à des innovations diagnostiques, thérapeutiques ou à des essais thérapeutiques.
Avant l’opération, le cas de chaque patiente est discuté en réunion de concertation pluridisciplinaire (RCP)
C’est dès la RCP que différents soignants dédiés à la pathologie mammaire interviennent pour offrir à la patiente et à sa famille une prise en charge spécifique et personnalisée : « breast nurses », psychologues, assistantes sociales.
L’infirmière Breast Care Nurse est une infirmière spécialisée qui coordonne tout le parcours de soins. Elle est une interlocutrice privilégiée, qui se tient à la disposition des patientes et de leurs proches pour toute question liée à la prise en charge, dès l’annonce de la maladie et tout au long du parcours de soins pour leurs permettre de faire face le mieux possible à la maladie.
Elle est une infirmière spécialisée en cancer du sein. Elle accompagne individuellement chaque patiente confrontée au cancer du sein, ainsi que son entourage, en leur apportant soutien et informations.
Elle fait office de « fil conducteur » tout au long du processus de soin. Elle guide les patientes et leurs proches. Elle collabore étroitement avec tous les professionnels de la Clinique du Sein (médecins, infirmières, physiothérapeutes), ainsi qu’avec les partenaires (assistants sociaux, psychologues...).
Après l’opération et en fonction de l’analyse anatomopathologique définitive de la tumeur par le LNS (Laboratoire National de Santé), les modalités d’un traitement complémentaire sont discutées en RCP , puis expliquées à la patiente avant d’être débutées.
Toutes les étapes de traitement et tous les stades de la maladie sont pris en charge dans le service d’oncologie médicale, y compris des malades en rechute métastatique qui ne représentent heureusement qu’une minorité des patientes atteintes de cancer du sein: ces dernières seront souvent porteuses d’une maladie chronique qu’il faudra suivre et traiter pendant de nombreuses années.
Les médecins référents peuvent utiliser le formulaire de contact disponible ici concernant des question de suivi pour les patientes de la clinique du sein.
ONCOLOGIE CHL - Dr Caroline Duhem - Responsable de la Clinique du Sein / Groupe Sein - médecin directeur du Pôle Kriibszentrum
ONCOLOGIE CHL - Dr Martina Degiorgis - COORDINATEUR DU GROUPE SEIN
ONCOLOGIE CHL - Dr Carole Bauer
CHIRURGIE PLASTIQUE CHL - Dr Olivier Jean-Baptiste
INSTITUT DE GYNÉCOLOGIE-OBSTÉTRIQUE - Dr Claude Borsi
INSTITUT DE GYNÉCOLOGIE-OBSTÉTRIQUE - Dr Paul Gratia
INSTITUT DE GYNÉCOLOGIE-OBSTÉTRIQUE - Dr Gerald Simon
BREAST CARE NURSE CHL - Marta Nicolas
BREAST CARE NURSE CHL - Geneviève Thisse
PSYCHOLOGUE CHL - Vanessa Grandjean
SERVICE SOCIAL CHL - Yolande Bellion
MEDECINE NUCLEAIRE CHL - Dr Olivier Schaeffer - Médecin chef du service de Médecine Nucléaire
SOINS PALLIATIFS CHL - Dr Frédéric Fogen - Médecin chef de service du service des Soins Palliatifs
Centre National de Pathologie - LNS - Dr Udo Margraff
CONSEIL GENETIQUE - LNS - Dr Daniel Stieber
INSTITUT FRANCOIS BACLESSE - Prof Guillaume Vogin,
CROIX ROUGE LUXEMBOURG - Centre de Réhabilitation - M. Luc Scheer
1, Am Schlasspark, L-8527 Colpach-Bass - T. +352 2755-4300 - crcc@croix-rouge.lu
OMEGA 90 - HAUS OMEGA - Mme Marie-Paule Spielmann
EUROPA DONNA - Mariette Fischbach
FONDATION CANCER - Mme Margot Heirendt

A l’occasion de la Journée Mondiale du Sommeil (19 mars 2021), le CHL a organisé un webinaire en collaboration avec le NCER-PD (National Centre for Excellence in Research Parkinson’s Disease)

Le docteur ThiPhuongLien Hoang est médecin dans le service d'Anesthésie du CHL.

Le Docteur Dorine Ngendakumana est médecin spécialiste en Anesthésie.

Médecin spécialiste en orthopédie et traumatologie – Centre Hospitalier de Luxembourg
Depuis 2019, le Dr Marius Octavian Chirila exerce au Centre Hospitalier de Luxembourg en tant que médecin spécialiste coopérant en orthopédie et traumatologie, où il assure une activité chirurgicale complète couvrant la traumatologie complexe et la prise en charge des urgences musculosquelettiques. Il participe activement à l’activité opératoire du service et à la formation continue des jeunes praticiens.
Titulaire du Diplôme de Médecin Spécialiste en Orthopédie et Traumatologie obtenu en 2018 à Bucarest, il a suivi sa formation dans plusieurs centres universitaires de renom en France (Grenoble, Paris, Cannes, Guadeloupe) ainsi qu’en Roumanie. Il a également participé à de nombreux cursus et stages en France, en Suisse, en Allemagne, en Espagne, Pays Bas et dans d’autres pays, ce qui lui a permis d’acquérir une solide expérience internationale et de développer une approche multidisciplinaire de la chirurgie orthopédique et la traumatologie moderne.
Souhaitant approfondir ses compétences, le Dr Chirila a poursuit plusieurs formations universitaires en France :
Il complète ces diplômes par une formation continue intensive à travers des cours internationaux :
Le Dr Chirila maintient un engagement constant dans le développement de ses compétences techniques et théoriques, dans un souci d’excellence et de qualité des soins apportés aux patients.

Docteur Jeries Al Ghishan est médecin spécialiste en radiologie diagnostique et interventionnelle.
01/10/2008–01/07/2014 : Université de médecine et pharmacie « Iuliu Hatieganu », Cluj Napoca (Roumanie). Faculté de médecine générale - thèse soutenue avec le titre "L'obésité chez l'enfant"

Webinaire le 16 mars 2021, de 13h00 à 14h00.
En collaboration avec le NCER-PD (National Centre for Excellence in Research Parkinson’s Disease) et à l’occasion de la Journée Mondiale du Sommeil, le CHL organise un webinaire sur les sujets suivants :

Ce lundi 08 mars, à l'occasion du traditionnel Cortège de la Bretzel, la Section des Patrons Boulangers-Pâtissiers de la Confédération Liewensmëttelhandwierk asbl était de passage au CHL pour distribuer des bretzels aux collaborateurs du CHL.
Une nouveauté pour cette 34ème édition du Cortège de la Bretzel: pour la première fois, les patrons boulangers-patissiers ont emprunté un "oldtimer bus" afin d'offrir des bretzels à une série d'institutions et associations au service de la population, dont le CHL.

A leur arrivée au CHL, les bretzels ont été reçus par le chef du service logistique du CHL, M. Claude Weydert, le responsable du service catering, M. Steve Feller, et la secrétaire de la Délégation du personnel, Mme Sandra Kaufmann. La redistribution des bretzels à tous les collaborateurs a été assurée par le service logistique ensemble avec le transport interne du CHL.
