La Stroke Unit du CHL :
Le CHL, avec ses services nationaux, Stroke Unit niveau 2 et Neurochirurgie, ainsi que ses services de Neuroradiologie interventionnelle et Chirurgie Vasculaire, aspire aux mêmes buts : tout mettre en œuvre pour que les personnes atteintes d’un accident vasculaire cérébral aient le moins de séquelles possibles. Dans un cadre de prise en charge globale et multidisciplinaire la mobilisation et rééducation précoce, sont assurées par le personnel soignant spécialisé.
Notre Stroke Unit dispose de 6 lits monitorisés avec une centrale de lecture des paramètres. Sur notre Stroke Unit travaille une équipe pluridisciplinaire formée dans la prise en charge de l’AVC : médecins formés à la pathologie neuro-vasculaire, infirmiers, aides-soignants, kinésithérapeutes, orthophonistes, ergothérapeutes, assistants sociaux, psychologues et diététiciennes. La Stroke Unit fonctionne en étroite collaboration avec les services de neuroradiologie, neurochirurgie, cardiologie, chirurgie vasculaire, réanimation, diabétologie et rééducation.
Pourquoi une Stroke Unit ? TIME IS BRAIN !
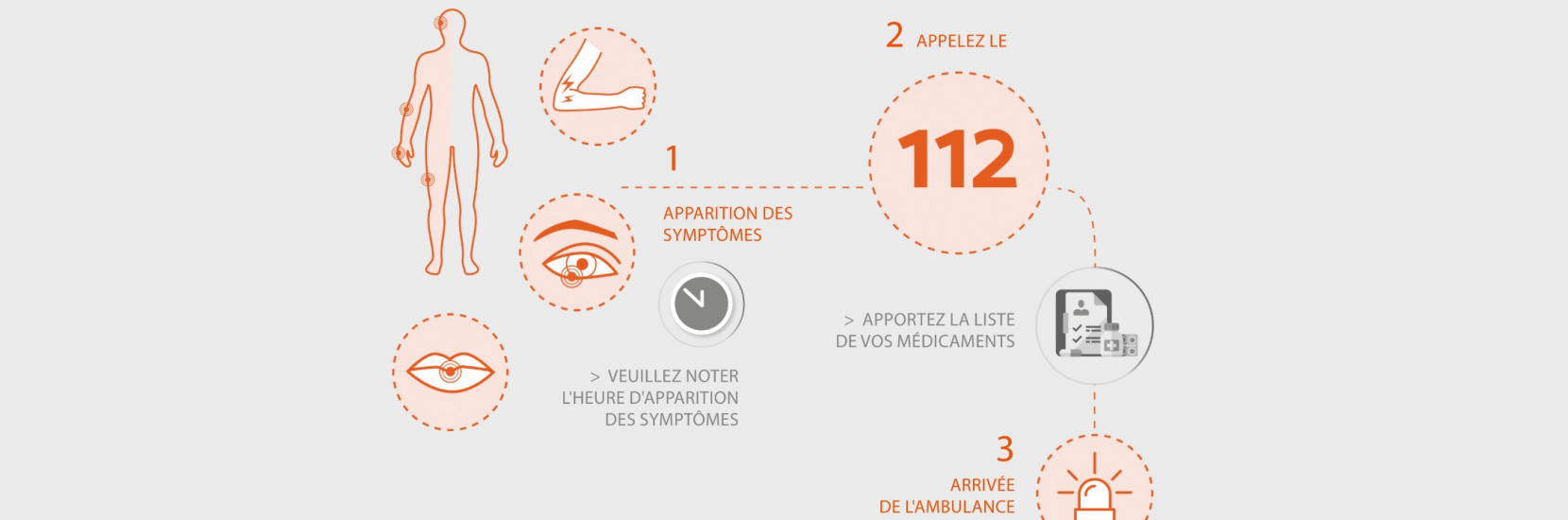
En cas d'attaque cérébrale, il est important de réagir vite et bien : chaque minute compte ! Appelez immédiatement le 112!
Une prise en charge rapide permettra d’éviter des dommages importants.
L’élément le plus important dans le traitement aigu de l’AVC est le transfert rapide vers une unité hospitalière neurologique spécialisée (Stroke Unit ou Unité cérébro-vasculaire) prenant en charge exclusivement les AVC.
Au sein d'une telle Stroke Unit travaille une équipe spécialement formée et motivée de neurologues, d’infirmières, de kinésithérapeutes, d’ergothérapeutes, d’orthophonistes, de diététiciennes et d’assistantes sociales, en étroite coopération avec les urgences et les services de neuroradiologie, neurochirurgie, réanimation, cardiologie, diabétologie, chirurgie vasculaire et rééducation.
Sous certaines conditions, le vaisseau bouché pourra être rouvert par un traitement appelé la thrombolyse (perfusion d’un médicament qui dissout la caillot) ou la thrombectomie (enlèvement du caillot de sang avec un cathéter).
Le transfert rapide vers une Stroke Unit est essentiel, car la thrombolyse doit être réalisée en général endéans les 4,5 heures qui suivent le début des symptômes et la thrombectomie en général endéans les 6 heures.
Le pronostic est meilleur quand ces procédures sont effectuées rapidement après le début de l’AVC. D’autres mesures visent à minimiser l’extension de l’infarctus et à préserver autant que possible le tissu cérébral environnant.
Un accident vasculaire cérébral (AVC), aussi appelé attaque cérébrale ou « stroke » en anglais, survient lorsqu’un vaisseau sanguin du cerveau est obstrué le plus souvent par un caillot de sang, ou lorsqu’un vaisseau sanguin du cerveau se rompt.
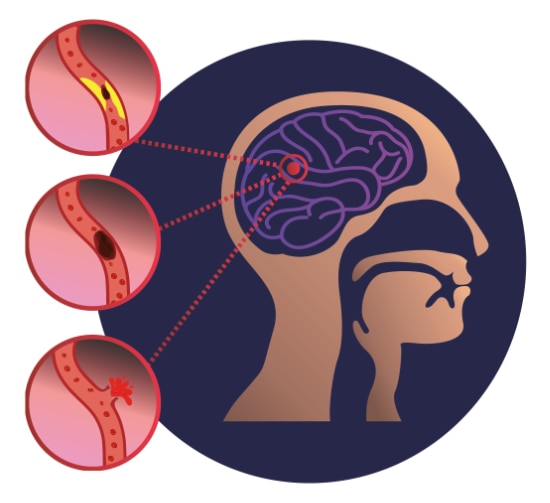
On parle alors d’accident ischémique cérébral ou d’infarctus cérébral. Cette partie cérébrale en manque de sang ne peut plus fonctionner normalement, et apparaissent, souvent brutalement, les symptômes typiques d’un AVC. Moins souvent (environ 10 % - 15 % des cas), l'AVC est la conséquence de la rupture d’une artère, et le sang qui en est issu détruit le cerveau à son niveau.
La plupart des AVC (85 % - 90 %) surgissent lorsqu’une artère se bouche et que la partie du cerveau irriguée par cette artère n’est plus approvisionnée en sang et en oxygène de façon suffisante.
Ampleur du phénomène au Luxembourg
Au Luxembourg, environ 4 AVC surviennent par jour, dont un chez un patient ayant déjà subi un AVC dans le passé.
Les symptômes d’un AVC dépendent de la partie du cerveau qui a été lésée et de l’ampleur de la lésion.
Habituellement, les symptômes surviennent brutalement, parfois durant le sommeil. Leur intensité peut être maximale d’emblée, ou croissante, en quelques minutes ou quelques heures.
Les symptômes habituels sont :
FAIBLESSE MUSCULAIRE OU PARALYSIE SOUDAINE
Elle peut concerner n’importe quelle partie du corps, mais se situe surtout au niveau de la main, du bras, de la jambe ou du visage. Très souvent, le visage, le bras et la jambe du même côté sont concernés (hémiparésie= paralysie partielle d’un hémicorps/hémiplégie= paralysie totale d’un hémicorps).
PERTE DE SENSIBILITÉ
Engourdissement ou picotements soudains au visage, au niveau d’un bras ou d’une jambe.
DIFFICULTÉS D’ÉLOCUTION
Perte soudaine et temporaire de la parole ou difficulté de compréhension de la parole.

PROBLÈMES DE VISION
Perte soudaine de la vue, particulièrement sur un seul oeil, ou vision double.

D'autres symptômes › surtout en association avec un des 4 symptômes habituels :
ÉTOURDISSEMENT
Perte soudaine de l’équilibre, surtout si cette perte est accompagnée par un des signes ci-avant.

MAL DE TÊTE
Mal de tête soudain, intense et inhabituel.

Les symptômes ci-dessus, qu'ils soient persistants ou de courte durée, doivent être pris au sérieux et nécessitent une hospitalisation en urgence.
L’attaque ischémique transitoire (AIT) = signe d'alerte
L’AIT ou « mini-AVC » dure de quelques secondes à maximum 24 heures, et ne doit surtout pas être minimisée, car elle est souvent un signe annonciateur d’un AVC. Le patient avec une AIT doit suivre les mêmes démarches qu'un patient avec déficit persistant. Ceci afin de pouvoir introduire un traitement destiné à prévenir un AVC aux conséquences imprévisibles.

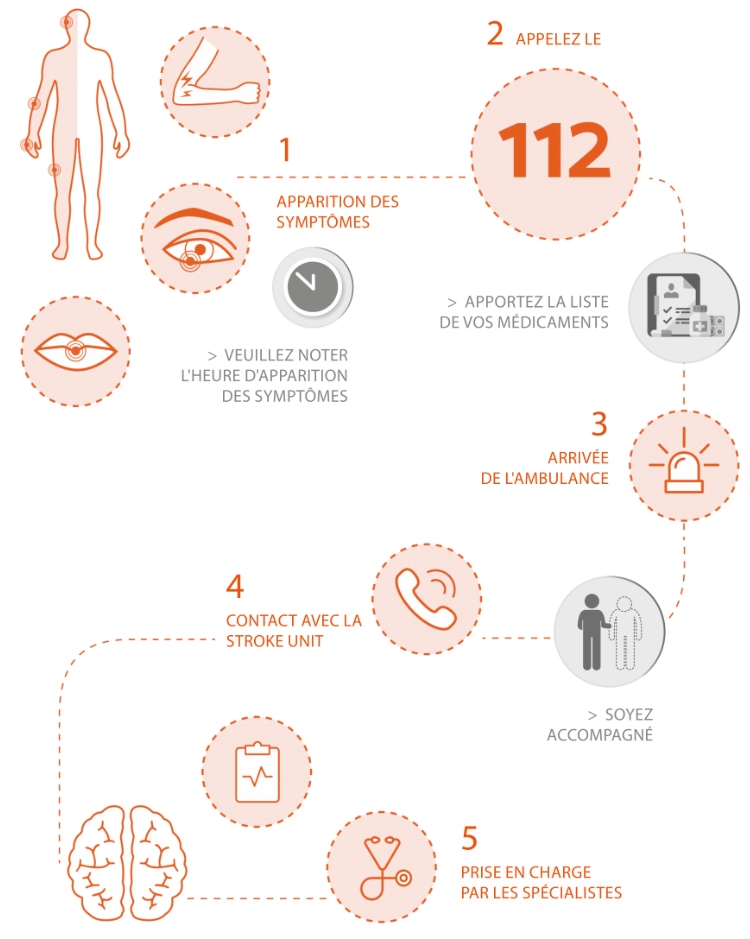
TIME IS BRAIN › En cas d'attaque cérébrale, il est important de réagir vite et bien : chaque minute compte !

Appelez immédiatement le 112
Une prise en charge rapide permettra d’éviter des dommages importants.
L’élément le plus important dans le traitement aigu de l’AVC est le transfert rapide vers une unité hospitalière neurologique spécialisée (Stroke Unit ou Unité cérébro-vasculaire) prenant en charge exclusivement les AVC.
Au sein d'une telle Stroke Unit travaille une équipe spécialement formée et motivée de neurologues, d’infirmières, de kinésithérapeutes, d’ergothérapeutes, d’orthophonistes, de diététiciennes et d’assistantes sociales, en étroite coopération avec les urgences et les services de neuroradiologie, neurochirurgie, réanimation, cardiologie, diabétologie, chirurgie vasculaire et rééducation.

Sous certaines conditions, le vaisseau bouché pourra être rouvert par un traitement appelé la thrombolyse (perfusion d’un médicament qui dissout la caillot) ou la thrombectomie (enlèvement du caillot de sang avec un cathéter).
Le transfert rapide vers une Stroke Unit est essentiel, car la thrombolyse doit être réalisée en général endéans les 4,5 heures qui suivent le début des symptômes et la thrombectomie en général endéans les 6 heures.
Le pronostic est meilleur quand ces procédures sont effectuées rapidement après le début de l’AVC. D’autres mesures visent à minimiser l’extension de l’infarctus et à préserver autant que possible le tissu cérébral environnant.
Il existe divers facteurs de risque dont la plupart sont modifiables (qui dépendent du comportement humain, des modes et habitudes de vie); malheureusement d’autres facteurs de risque, tels l’âge et les facteurs génétiques sont non modifiables et ne peuvent donc pas être changés.
Si plusieurs facteurs de risque sont associés, le risque ne s’additionne pas, il se multiplie.
Les facteurs modifiables:
L’HYPERTENSION
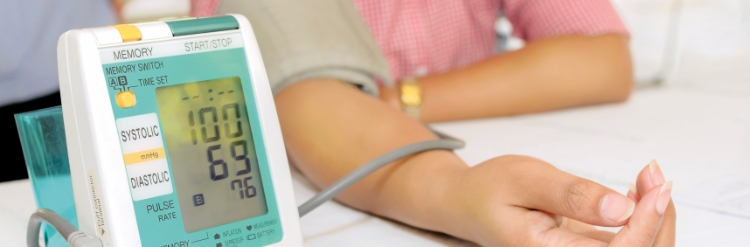
Une pression artérielle élevée provoque des dégâts aux vaisseaux sanguins (obturation, rupture) et constitue le facteur de risque n°1 pour les AVCs. Une tension inférieure à 140/90 mmHg est souhaitable.
Généralement il faut retenir que la tension artérielle idéale est la plus basse possible avec laquelle le patient peut vivre normalement, sans ressentir de symptômes d’hypotension.
- Si vous avez 20 ans ou plus, faites contrôler votre pression artérielle au moins tous les 3 ans.
- Si vous êtes atteint(e) d’une hypertension artérielle, achetez-vous un tensiomètre pour contrôler votre tension plus fréquemment. Suivez le traitement prescrit.
L’HYPERLIPIDÉMIE

Un taux de cholestérol (LDL) anormalement élevé peut endommager les vaisseaux sanguins, car le cholestérol se dépose dans les parois artérielles et cause de l’athérosclérose.
- Si vous avez 20 ans ou plus, faites contrôler votre taux de cholestérol via une prise de sang au moins tous les 3 ans; si vous avez un surpoids ou d’autres facteurs de risque, au moins tous les 2 ans.
LE DIABÈTE

Le diabète est une maladie qui augmente la quantité de sucre dans le sang et abîme les artères. Il augmente considérablement le risque de subir une attaque cérébrale.
- Si vous avez 20 ans ou plus, faites contrôler votre taux de sucre via une prise de sang au moins tous les 3 ans; si vous avez un surpoids ou d’autres facteurs de risque, au moins tous les 2 ans.
Les buts de la mise au point après AVC sont :
- Trouver la cause
- Identifier les facteurs de risque, pour pouvoir bien traiter chaque patient individuellement
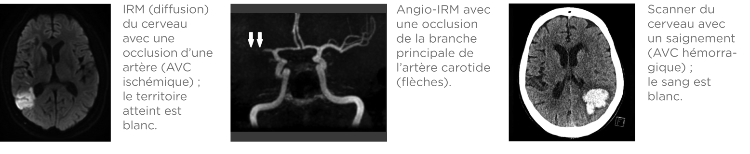
Le bilan comprend, outre une imagerie cérébrale complète par CT scan ou résonance magnétique, et un bilan sanguin complet, une étude approfondie par échographie des vaisseaux suppléant le cerveau, et une échographie du cœur, ainsi que la recherche de troubles du rythme cardiaque intermittents ou permanents par ECG et ECG de 24 heures; dans certains cas des enregistrements encore plus longs sont nécessaires.
Quels sont les traitements ?
- Si l’AVC a débuté il y a moins de 4,5 heures, une thrombolyse (dissolution du caillot) peut être tentée et améliore alors le pronostic. Si l’artère carotide ou sa branche principale dans le cerveau est occluse, on peut essayer de retirer le caillot de sang à l’aide d’un cathéter introduit dans l’aine (thrombectomie). Cette manœuvre doit être débutée en général endéans 6 heures après le début des symptômes. Mais malheureusement, souvent les patients arrivent trop tard dans l’unité spécialisée.
- En phase aiguë, une surveillance du déficit neurologique et des constantes biologiques et physiologiques (la tension artérielle, la glycémie, le rythme cardiaque, la température, etc.) de l’individu est indispensable, ainsi que l’adoption de mesures thérapeutiques adéquates pour minimiser le territoire cérébral atteint.
Pour éviter l’aggravation de l’AVC ischémique et prévenir une récidive, le neurologue prescrira le plus tôt possible des antiagrégants ou des anticoagulants qui empêcheront la formation d’un caillot sanguin. Une réhabilitation précoce avec kinésithérapie, ergothérapie et logopédie est aussi essentielle pour que le patient retrouve au maximum ses capacités physiques et une communication adéquate.
L’Association Blëtz a.s.b.l. s’engage pour une prise en charge efficiente et performante des patients atteints d’un Accident Vasculaire Cérébral (AVC).
La rapidité de l’accès au diagnostic et aux traitements médicaux pointus, ainsi que le suivi du patient à long terme, y inclus les mesures de rééducation et de prévention secondaire, sont au cœur de leur action qui se base sur le Stroke Action Plan for Europe établi par SAFE (Stroke Alliance for Europe) et ESO (European Stroke Organisation). Le CHL, avec ses services nationaux, Stroke Unit niveau 2 et Neurochirurgie, ainsi que ses services de Neuroradiologie interventionnelle et Chirurgie Vasculaire, aspire aux mêmes buts : tout mettre en œuvre pour que les personnes atteintes d’un accident vasculaire cérébral aient le moins de séquelles possibles. Dans un cadre de prise en charge globale et multidisciplinaire la mobilisation et rééducation précoce, sont assurées par le personnel soignant spécialisé.
L’Association Blëtz a.s.b.l. s’engage encore sur d’autres volets, notamment :
- la construction d’un centre de jour qui permettrait une continuité de prise en charge adaptée aux victimes d’un AVC une fois la rééducation spécialisée terminé
- aider à promouvoir la recherche scientifique dans le domaine de l’AVC au Luxembourg