Sécurité et hôpital : Protection des hôpitaux face aux risques émergents
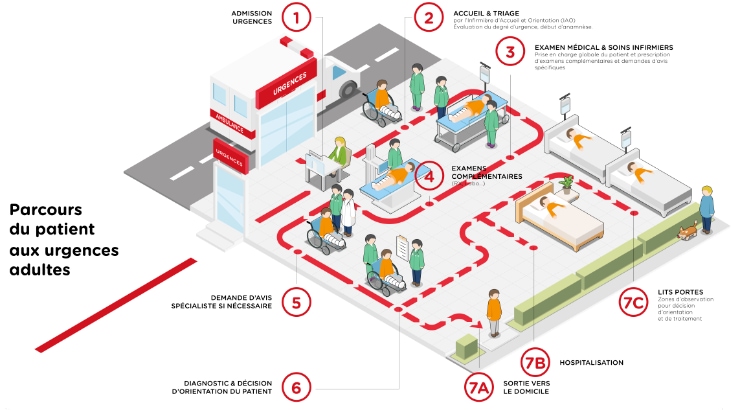
En association avec la Société Luxembourgeoise de Médecine d’Urgence (SLMU), la Société Française de Médecine de Catastrophe (SFMC) organise une session consacrée au maintien en sécurité de l’hôpital, pièce maîtresse de la filière de secours et soins aux victimes de catastrophes.
Le 17 octobre 2019 Amphithéâtre du CHL - Centre Hospitalier de Luxembourg, 4 rue Barblé, L-1210 Luxembourg.
Le président de l’European Council for Disaster Medicine (ECDM) le Dr Ulrich Grüenisen a rejoint notre groupe avec les Drs Marc Simon (membre SLMU et SFMC) et Cyrille Dupont (membre SLMU, SFMC et ECDM) pour organiser un programme articulé sur quatre moments : Retours d’expérience / Protection contre l’intrusion / Protection contre le risque NRBC / Protection des Systèmes Informatiques et Cybersécurité
PROGRAMME
- 08h00: ACCUEIL
- 08h30: OUVERTURE
- Autorités
- Dr Marc SIMON, administrateur de la SLMU
- Dr Cyrille DUPONT, membre de l’ECDM
- Dr Henri JULIEN, président de la SFMC
- Autorités
- 09h00: NOTE D’INTRODUCTION
- Abord méthodologique de la protection de l’hôpital - Methodogical study of hospital protection - Dr Cyrille Dupont (Luxembourg)
- 09h15: RETOURS D’EXPÉRIENCE ET TÉMOIGNAGES
- Feu au CHU - Fire of the emergency room - Patrick Portecop CHU de Pointe à Pitre (France)
- Feu Hôpital Badim de Rio - Fire Badim hospital - Luiz Mauricio Plotkowski (Brésil)
- Panne électrique à l’hôpital Hospital - Electric failure - Dr Eric Le Carpentier CHU Henri Mondor (France)
- Intrusion terroriste - Terrorist intrusion - Pr Pinchas Halpern (Israël)
- 11h00: PROTECTION DE L’HÔPITAL AGRESSÉ
- Eléments de protection anti-intrusion – Anti-intrusion elements - Dr Matthieu Langlois (France)
- Prévention incendie et hôpital – Hospital fire prevention - Mr Mike Hoffmann (Luxembourg)
- Afflux de victimes et désorganisation de l’accueil-urgence - Victim mass influx - Dr Marc Simon (Luxembourg)
- Adaptation du plan d’urgence - Emermergency planification - Dr Frank Van Trimpont (Belgique)
- 12h45: PAUSE REPAS ET VISITE DE L’EXPOSITION
- 14h00: PROTECTION NRBC
- Prise en charge des patients et protection de l’établissement - Hospital protection and patients care - Drs P. Walkowiak – C. Wagenheim (France)
- Actualités protection NRC - CBRN protection news - Catherine Bertrand SFMC (France)
- Décontamination en enceinte hospitalière ou juxta hospitalière - Decontamination ante portas versus internal madness - Mr Jurgen Schreiber (Allemagne)
- Décontamination hospitalière, des principes à la réalité - Hospital decontamination, from principles to reality - Dr Lionel Nace (France)
- 15h30: SYSTÈMES INFORMATIQUES ET RISQUES, CYBERSÉCURITÉ
- Actualité de la cybersécurité, vers une protection ? Cybersecurity news, towards protection? - Mr Laurent Weber, HCPNL (Luxembourg)
- Numérique et santé : liaisons dangereuses - Digital and Health : Dangerous Connection - Mr Philippe Loudenot, Ministère Santé (France)
- Cybersécurité et hôpital - Hospital Cybersecurity - Dr Didier Mennecier, SSA (France)
- 17h00: SYNTHESE ET CONCLUSION - F. VAN TRIMPONT (Belgique)
ATELIERS PRATIQUES (en parallèle des conférences)
La participation aux ateliers est optionnelle, non obligatoire. Chacun des quatre ateliers dure 45 minutes. Vous pouvez en choisir deux au maximum. Indiquer votre choix par ordre de préférence. Une tenue vestimentaire adaptée est à prévoir. Les présentations et animations sont en français. La répartition des particpants sera affichée à l’arrivée le 8 au matin. Il sera tenu compte du souhait exprimé dans la mesure du possible.
- Atelier 1: Triage. Le triage est un acte essentiel de l’abord médical et secouriste de blessés en nombre. Divers modalités et critères sont proposés sur le terrain comme à l’accueil hospitalier ou au bloc opératoire
- Atelier 2: Tenues de protection biologique. Vêtir et ôter une tenue de protection biologique nécessitent une bonne connaissance des éléments qui la constituent et de la manœuvre, en solo ou à deux personnels.
- Atelier 3: Damage control ressuscitation. Le Damage control ressuscitation, sa méthodologie, les gestes et mise en œuvre des matériels recommandés sont présentés de manière active.
- Atelier 4: Chaines de décontamination. Deux types de chaine de chaine de décontamination mobiles sont déployées et présentées qui participent à la sécurisation de l’hôpital avant admission des victimes contaminées et contaminantes chimiques permettant de prendre conscience des délais , des modalités et des difficultés présentées par la décontamination des valides comme des invalides.
TARIFS ET INSCRIPTION
- Non-membre SFMC ou SLMU: 85€ (Le prix inclut la collation et la pochette des abstracts)
- Membre SFMC ou SLMU: 65€ (Le prix inclut la collation et la pochette des abstracts)
A verser sur le compte: LU67 1111 0000 5252 0000 (BIC: CCPLLULL). Veuillez noter la communication : STAT-00000047 + Votre nom
- Nos amis français sont invités à s'inscrire via le site de la Société Française de Médecine de Catastrophe (SFMC)
- Le personnel du CHL est invité à s'inscrire via la formation continue. (formation.continue@chl.lu)
Inscription en ligne via le formulaire disponible ici.
EXPOSANTS
CSST - MENARINI - OUVRY – SANOFI - UTILIS
CONSEIL SCIENTIFIQUE
C. BERTRAND - P-E. BOLLAERT - A. BOURDÉ - C. DUPONT - U. GRÜENEISEN - H. JULIEN - F. VAN TRIMPONT - L. RONCHI - L. NACE - M. SIMON
COMITÉ D'ORGANISATION
JP AUFFRAY - D. AUGU - F. BRAUN - C. DUPONT - M. GUIRE - H. JULIEN - C. KIEFFER - C. RENAUDEAU - L. RONCHI - M. SIMON